Автоимунен тиреоидит на Хашимото в детската и юношеска възраст
1. Какво представлява автоимунният тиреоидит на Хашимото?
Автоимунните заболявания на щитовидната жлеза се подразделят в две основни клинични форми: болест на Грейвс, известна още като Базедова болест и тиреоидит на Хашимото. Известни още под названието автоимунни тиреоидни заболявания (АИТ), те са най-често срещаните заболявания на щитовидната жлеза в детската и по-специално в юношеската възраст.
Тиреоидитът на Хашимото е най-честата причина за увеличени размери на щитовидната жлеза (гуша) и намалената й функция (хипотиреоидизъм) в юношеската възраст. Заболяването се среща много по-често в женския пол. Съотношението момичета:момчета варира от 4:1 до 8:1 в различните географски региони.
При възрастните, съотношението мъже:жени е 10:1 до 20:1. Най-често засегнатата възраства група е между 45 и 65 години.
Смята се, че заболеваемостта от автоимунен тиреоидит на Хашимото е с честота, приблизително равна на болестта на Грейвс – 0.3 – 1.5 случая на 1000 човека годишно.
Заболяването е описано за първи път през 1912 година от доктор Hakura Hashimoto при четири жени, които са имали дифузно увеличение на щитовидната жлеза (гуша, струма), с плътна консистенция. Той нарича заболяването струма лимфоматоза, поради факта, че щитовидната жлеза на тези пациентки е била инфилтрирана с лимфоцити.

Заболяването е познато и със следните наименования: автоимунен тиреоидит, хроничен лимфоцитарен тиреоидит, лимфаденоидна гуша.
Характрената хистологична (при биопсия) находка при автоимунния тиреоидит включва инфилтриране на жлезата с лимфоцити, атрофия на жлезните фоликули с добре оформени герминативни центрове и развитие на съединителна тъкан (фиброза).
Въпреки, че заболяването може да засегне и деца под 3 годишна възраст, изявата му обикновено е след 6 годишна възраст, най-често между 10 и 11 години.
Генетичната предразположеност съставлява около 70% от риска за заболяването. Наред с някои от факторите на средата на живот, тя се явява основен фактор за отключване и прогресия на заболяването.
В 30-40% от случаите на автоимунен тиреоидит на Хашимото има положителна фамилна анамнеза, тоест родственик, който е със заболяване на щитовидната жлеза. Хората, които имат родственици от първа линия и женски пол със заболяване на щитовидната жлеза, съответно имат по-висок риск да отключат автоимунно заболяване на щитовидната жлеза, в сравнение с хората, които нямат такива родственици.
В частност децата, които имат родител с тиреоидит на Хашимото имат 32 пъти по-висок риск да развият заболяването, а при тези, които имат брат или сестра със заболяването, рискът е 21 пъти по-висок.
2. Кои са причините за развитие на автоимунен тиреоидит?
Автоимунният тиреоидит е заболяване, което зависи от множество фактори. Предразположеността към отключване на заболяването е в пряка връзка с генетични фактори, фактори на средата на живот и вътрешни фактори на организма.
През последното десетилетие са идентифицирани някои от гените, отговорни за развитието на автоимунния тиреоидит: HLA-DR, CD40, CTLA-4, PTPN22, тиреоглобулиновия (Tg) ген и генът за рецептора на тиреоид стимулиращия хормон (rTSH). В особено тясна зависимост с тиреоидита на Хашимото са HLA-DR и thyroglobulin (Tg) гените.
Факторите на средата на живот, които се обвиняват за изявата на заболяването, в комбинация с наследствените фактори са: тютюнопушене, стрес, прием на йод над допустимото количество, някои лекарства, бактериални и вирусни инфекции, рентгеново облъчване, замърсяване на въздуха и водата, някои състояния, като например бременност.
Механизмите, чрез които факторите на средата ни живот отключват автоимунен тиреоидит са: промяна във функцията на щитовидната жлеза, унищожаване на клетките й чрез директен токсичен ефект или чрез активиране на имунната система, като са възможни и някои други механизми.
3. Йод и автоимунен тиреоидит.
Въпреки, че е от основно значение за нормалната функция на щитовидната жлеза, йодът може да се превърне и в ускоряващ фактор за нарушената й функция. Прекаленият внос на йод може да отключи автоимунен тиреоидит. Предполагаемите механизми са директно стимулиране на автоимунен отговор или токсично увреждане на клетките от йода, чрез генериране на свободни радикали. Няколко проучвания сочат повишена заболеваемост от тиреоидит на Хашимото в регионите с повишен прием на йод, в сравнение с тези, в които има нисък йоден внос.
4. Селен и автоимунен тиреоидит.
Селенът е микроелемент, който играе важна роля в синтезата на хормоните на щитовидната жлеза. Дефицитът на селен води до повишена концентрация на водороден прекис (Н2О2) в щитовидната жлеза, който вероятно повишава активността и имуногенността на тиреоидната пероксидаза (ТРО).
5. Лекарства и автоимунен тиреоидит.
Някои лекарства, могат да са отключващ фактор за автоимунен тиреоидит. Такива са алфа-интерферон, интерлевкин-2, литий, амиодарон, антивирусни препарати с висока активност.
6. Инфекции и автоимунен тиреоидит.
Някои бактерии и вируси, като Helicobacter pylori, Borrelia burgdorferi, Yersinia enterocolitica, Coxsackie вирус и рертровируси се обвиняват като провокиращи фактори за отключването на автоимунен тиреоидит. Някои, но не всички проучвания, сочат строга зависимост между тиреоидита на Хашимото и вирусен хепатит тип С (НСV).
Въпреки, че инфекциите се обвиняват като провокиращ фактор за автоимунен тиреоидит, те могат да имат и частична предпазваща (протективна) роля, според хигиенната хипотеза. Тя гласи, че имунната система изгражда толеранс към повтарящите се инфекции, с което може да се обясни ниската честота на антитела срещу щитовидната жлеза сред населението на страните с по-нисък социално-икономически статус.
7. Токсични фактори и автоимунен тиреоидит.
Много от замърсителите на околната среда, като полиароматни хидрокарбони, перфлуорни химикали, фталати и бисфенол А, твърде вероятно са токсични за клетките на щитовидната жлеза и могат да доведат до изявата на автоимунен тиреоидит.
8. Кои са механизмите за развитие на автоимунен тиреоидит?
Смята се, че първата стъпка за развитието на автоимунен тиреоидит е активиране на CD4 T- лимфоцитите. От своя страна, автореактивните клонове CD4 T- лимфоцити привличат CD8 Т-лимфоцити и автореактивни В-лимфоцити в щитовидната жлеза. Т-клетките играят ключова роля в заболяването, като взаимодействат с антигени на щитовидната жлеза, в резултат на което се секретират възпалителни цитокини. Oсвен тях, други фактори, които са свързани с изявата на автоимунен тиреоидит са мутации в тиреоглобулиновия (Tg) ген и CTLA-4 гена.
Трите основни таргета („мишени”) на тиреоидните антитела са:
- тиреоглобулина
- тиреоидната пероксидаза (ТРО)
- рецептора за ТСХ (rTSH)
Предполага се, че появата на антитела срещу изброените антигени е следствие на увреждане на клетките на фоликулите от Т-лимфоцитите, като главният механизъм за възникване на тиреоидит на Хашимото е директния цитотоксичен (водещ до унищожаване) ефект на CD8 Т-клетките.
Тиреоидната пероксидаза (ТРО) е основният автоантиген и антителата срещу нея (anti TPO, MAT) са тясно свързани с активността на заболяването.
При малка част от възрастните, антитела срещу ТСХ от блокиращ тип,в могат да доведат до атрофична форма на автоимунен тиреоидит.
Хистологичният (от биопсия) образ на тиреоидита на Хашимото включва дифузно инфилтриране на щитовидната жлеза с лимфоцити, рядко с оформянето на герминативни центрове. Фоликулите на жлезата са с намален размер и съдържат рядък колоид.
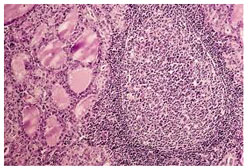
При атрофичните форми на автоимунен тиреоидит, жлезата е с по-малки размери, с лимфоцитна инфилтрация и заместване на паренхима от съединителна тъкан (фиброза).
9. Кои са клиничните изяви на автоимунен тиреоидит?
Тиереоидитът на Хашимото започва с постепенно увеличаване на щитовидната жлеза (гуша) и някои симптоми, характерни за понижена функция на щитовидната жлеза (хипотиреоидизъм). Тези симптоми включват:
• увеличена щитовидна жлеза (гуша)
• забавено израстване на височина
• изоставане в костната възраст (забавено съзряване на ядрата на вкостяване)
• нарушения в пубертетното развитие (изоставане в пубертетното развитие или лъжлив преждевременен пубертет)
• нарушения в менструалния цикъл (нередовни цикли)
• повишена сънливост и влошаване на успеха в училище
• лесна уморяемост
• забавен пулс (брадикардия)
• запек (констипация)
• чувство на студ „зиморничавост”
• задръжка на течности в тялото и повишаване на телесното тегло
• оточно лице
• суха кожа
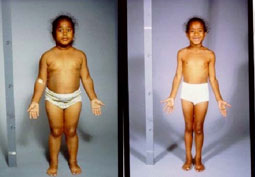
Хормоните на щитовидната жлеза играят важна роля за растежа на децата, съзряването на костните ядра и миелинизацията на нервната система.
Следователно хипотиреоидизмът на базата тиреоидит на Хашимото при децата, може да доведе до забавяне на растежа и до влошен успех в училище, за разлика от хипотиреоидизма при възрастните.
Изоставането в растежа и наддаването на тегло настъпват след няколко месеца или години на нелекуван хипотиреоидизъм.
Обикновени щитовидната жлеза е увеличена минимално или в по-голяма степен. Рядко, нарастването на щитовидната жлеза може да е с бързи темпове и да доведе до нарушения в дишането и преглъщането, в резултат на притискане на трахеята и/или хранопровода. Може да са налице и оплаквания като лека болезненост и повишена чувствителност в областта на щитовидната жлеза.
При по-голямата част от пациентите щитовидната жлеза е дифузно увеличена (дифузна гуша) и с по-плътна консистенция. В около 30% от случаите има формиране на възли в щитовидната жлеза (нодозна гуша).
Повечето от пациентите са с нормална функция на жлезата и съответно без симптоми на заболяването.
При някои от децата няма симптоми на заболяването, но хормоналните изследвания сочат недостатъчност на щитовидната жлеза (хипотиреоидизъм). При малка част от пациентите можа да са налице симптоми на повишена функция на щитовидната жлеза (хипертиреоидизъм) – емоционална лабилност, раздразнителност, повишено изпотяване и хиперактивност. Състоянието се нарича хашитоксикоза и се наблюдава в ранните етапи на заболяването.
10. Автоимунен тиреоидит и други заболявания.
Автоимунният тиреоидит може да се яви като самостоятелно заболяване или в съчетание с някои други автоимунни заболявания, като инсулинозависим захарен диабет (захарен диабет тип 1), непоносимост към глутена от зърнените храни (глутенова ентеропатия, целиакия), болест на Адисон, пернициозна анемия, автоимунен хепатит, витилиго, алопеция.
Може да се наблюдава и в комбинация с някои други заболявания и синдроми, като идиопатична тромбоцитопенична пурпура, множествена склероза, вирусен С хепатит, синдром на Гилен-Баре, синдром на Даун, синдром на Търнър, синдром на Клайнефелтър и други.
11. Как се поставя диагнозата автоимунен тиреоидит на Хашимото?
Диагнозата се основава на откриването на:
- завишен титър на едно или и на двете антитела:
• антитиреопероксидазни (anti TPO), познати и с наименованието антимикрозомални (МАТ)
• антитиреоглобулинови (anti Tg, TAT)
- и поне едно от следните състояния:
• нарушена функция на щитовидната жлеза
• увеличена щитовидна жлеза (гуша)
• специфични ехографски промени на щитовидната жлеза – хетероехогенен образ от наличната фиброза и участъци на намалена ехогенност (хипоехогенност). Възможно е да има единичен или няколко възела.
В случай, че няма завишен титър на антитиреопероксидазните антитела (anti TPO), трябва да се имат предвид някои по-редки причини за хипотиреоидизъм, като транзиторен (преходен) хипотиреоидизъм следствие на подостър тиреоидит, на рентгеново облъчване и други.
Типичната констелация от лабораторните изследвания при пациентите с хипотиреоидизъм са:
• повишено ниво на тиреоидстимулиращия хормон, ТСХ (TSH)
• ниско ниво на свободния тироксин (fТ4)
• повишен титър на антипероксидазните антитела ( anti TPO)
В ранните стадии на заболяването, ТСХ може да е в границите на нормата при завишени стойности на (anti ТРО), като щитовидната жлеза може да е с нормални или с увеличени размери (гуша).
Впоследствие стойностите на ТСХ са леко завишени (5-10 IU/mL), при нормални стойности на свободния тироксин (fТ4). Състоянието е известно като биохимичен или субклиничен хипотиреоидизъм. При него е налице нормална функция на щитовидната жлеза, за сметка на стимулирането й от ТСХ, който се отделя от хипофизата. Повече от 90% от пациентите с хипотиреоидизъм, вследствие тиреоидит на Хашимото, са със завишен титър на anti ТРО.
12. Лечение на автоимунен тиреоидит на Хашимото.
Повечето от пациентите при поставянето на диагнозата са без наличие на симптоми, но тези при които има завишени стойности на ТСХ и титър на anti ТРО и/или anti Tg, са с висок риск за прогресиране на заболяването.
Препоръчва се да се започне лечение в следните случаи:
• при ниво на ТСХ > 10 IU/mL
• при ниво на ТСХ > 5 IU/mL, наред с гуша или повишен титър на anti ТРО и/или anti Tg
Лечението се провежда с Левотироксин (Levothyroxine). Приема се веднъж дневно, като се спазва минимум 20 минутен интервал, след който да няма прием на храна, кафе или лекарства, които намаляват усвояването му. Такива лекарства са: препарати, които съдържат калций и желязо, сукралфат, калиево-обменни смоли, антиациди, съдържащи алуминий. Те трябва да се приемат няколко часа след приема на Левотироксин. Препоръчителната доза Левотироксин е спрямо възрастта:
Възраст дневна доза /микрограма/
0–3 месеца 0–12
3–6 месеца 8–10
6–12 месеца 6–8
1–3 месеца 4–6
3–10 месеца 3–4
10–15 месеца 2–4
15 месеца 2–3
Възрастни 1.6–1.8
След започване на лечението е необходимо контролно проследяване на ТСХ след 4-6 седмици, като целта е то да се поддържа в границите на 0.5-3.0 IU/mL. Спрямо контролния резултат на ТСХ се наглася дозата на Левотироксина – тя се увеличава, намалява или остава непроменена. След постигане на нормални стойности на ТСХ, следващите контролни изследвания се осъществяват на всеки 4-6 месеца.
По време на лечението, при децата се проследяват растежа и пубертетното развитие.
13. Прогноза при автоимунния тиреоидит на Хашимото.
Около половината от децата със субклиничен хипотиреоидизъм, след няколко години могат да преминат в еутиреоидно състояние, с нормална функция на щитовидната жлеза. Останала половина прогресират до явен хипотиреоидизъм, при който е нлице изявен дефицит на хормоните на щитовидната жлеза – ниски стойности на свободния тироксин (fТ4) и завишен ТСХ.
