Гинекомастия
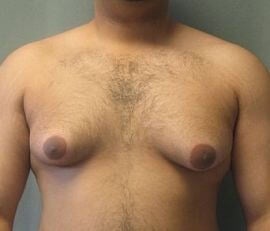
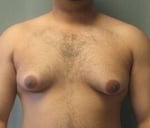
Гинекомастията се определя като нарастване на млечните жлези в мъжкия пол. Tерминът гинекомастия произлиза от гръцките gynec (женски) и mastos (гърди). Тя е често срещано клинично състояние и може да се прояви във всяка възраст. В преобладаващата част от случаите е доброкачествено състояние.
Гинекомастията е резултат от доброкачествено разрастване на жлезистия епител на гърдата и на тъканите около нея под влиянието на по-високи нива на женските полови хормони /естрогени/ и/или на нарушено хормоналното равновесие между тестостерона и естрогените.
В 75-90 % от случаите тя е самоограничаващо се състояние и претърпява обратно развитие в рамките на 1 до 3 години.
Сравнително често, гинекомастията причинява значителен дискомфорт и психически страдания, особено сред тинейджърите.
Тя може да бъде едностранна, двустранна симетрична или асиметрична. Състоянието може да е остро или хорнично, с липса или с наличие на болезненост при допир – масталгия.
Необходимо е да се прави разлика между гинекомастия и псевдогинекомастия или липомастия.
Псевдокинекомастията (липомастия) често се наблюдава при затлъстели индивиди от мъжки пол. За разлика от гинекомастията, при псевдогинекомстията, уголемяването на гърдите се дължи на повишено количество на мастна тъкан, без да е налице разрастване на жлезистия паренхим на гърдата. Псевдогинекомастията може да бъде или да не бъде придружена от истинска гинекомастия.
1. Честота
Наблюдавани са три фази на поява на гинекомастия, в зависимост от хормоналните промени през различните възрасти.
- в периода на новороденото гинекомастия се наблюдава в 60 до 90 % от случаите. Под влияние на преминалите през плацентата женски полови хормони се стимулира развитието на жлезистата тъкан на гърдите. Гинекомастията при новороденото почти винаги търпи спонтанно обратно развитие и напълно преминава през първата година от живота.
- в периода на пубертета гинекомастия се наблюдава, според различните проучвания в 4 до 69 % от момчетата. Тя може да се появи още на 10 годишна възраст, но с най-голяма честота се среща между 13 и 14 годишна възраст. Честотата й намалява в края на пубертета. До 17-годишна възраст само 10% от момчетата остават с гинекомастия.
- в напреднала възраст, най-често сред мъжете на възраст между 50 и 80 години.
2. Хистопатология
В гръдните жлези и при жените, и при мъжете, има рецептори за женски /естрогени/ и за мъжки /андрогени/ полови хормони. Естрогените стимулират млечната жлеза, докато андрогените имат слаб потискащ /инхибиторен/ ефект. След раждането, мъжките и женските гръдни жлези са хистологично идентични и са образувани основно от главните млечни канали. По време на детството, жлезистата тъкан на гърдите остава без нарастване до пубертета. През периода на пубертета настъпва по-нататъшна диференциация на млечните жлези и при двата пола. При момчетата се наблюдава преходно нарастване на броя /пролиферация/ на каналите и обкръжаващата ги мезенхимна тъкан, вероятно поради по-изразените физиологични ефекти на естрогените върху жлезистата тъкан, в резултат на временния дисбаланс в съотношението андрогени / естрогени. С напредване на пубертета обаче, циркулиращите нива на андрогените нарастват, което води до инволюция /обратно развитие/ и атрофия на каналите на гръдните жлези.
3. Развитие на гръдните жлези
Развитието на гръдните жлези е под влияние на :
- Хормони на хипофизата, на яйчниците, както и на локални медиатори
- Естрогени
- Прогестерон
- Растежен хормон и инсулиноподобен растежен фактор-1 /IGF-1/
- Пролактин
2. Андрогенна ароматизация
Ензимът ароматаза катализира конверсията на С 19 стероидите /андростендион, тестостерон и 16 – α хидроксиандростендион/ в естрон, естриол и естрадиол. Следователно, повишената активност на ензима ароматаза ще има за резултат развитие на гионекомастия.
4. Етиология и патогенеза
Причините за поява на гинекомастия остават недокрай изяснени. За повечето случаи на гинекомастия се счита, че са резултат от дисбаланс между естрогени и андрогени. Този дисбаланс между действието на естрогени и андрогени се появява ако:
- е налице абсолютно нарастване на свободния естрадиол
- намалена ендогенна продукция на свободни андрогени
- нарастване на съотнощението свободни естрогени към свободни андрогени
- нечувствителност към действието на андрогени
- естроген-подобни ефекти, индуцирани от прием на определени медикаменти.
Голяма част от юношите обаче имат нормални нива на естрогени, въпреки че няколко проучвания са показали повишени нива при някои пациенти. Следователно, гинекомастията може да е следствие на повишена чувствителност на жлезистата тъкан на гърдата към действието на естрогените.
Гинекомастията през пубертета се смята за физиологичен феномен и най-често се наблюдава в средата на пубертета, когато окосмяването в пубисната област е достигнало 3-4 стадий по Танер /Tanner/, а тестисите са нараснали от 5 до 10 мл.
Патологичната, т.е. дължаща се на заболяване гинекомастия се наблюдава рядко при момчета и юноши – в по-малко от 5 % от случаите.
Тя е свързана със състояния, при които е налице абсолютен или относителен излишък от естрогени, вследствие на:
- екзогенен прием
- ендогенна продукция
- повишена периферна конверсия на андрогени към естрогени вследствие на повишена активност на ензима ароматаза
- андрогенен дефицит
- нечувствителност към действието на андрогените
Сред по-често срещаните причини за патологична гинекомастия са:
- вродена липса на тестиси /анорхия/
- тумори на тестисите и надбъбречните жлези
- синдром на Клайнефелтър /Klinefelter syndrome/
- синдром на Пьотц-Йегерс /Peutz-Jeghers syndrome/
- тиреотоксикоза
- чернодробна цироза
- първичен хипогонадизъм
- вторичен хипогонадизъм
- вродена надбъбречна хиперплазия /ВНХ/
- нечувствителност към действието на андрогените
- малнутриция /недохранване/
Гинекомастията може да е резултат от прием на определени лекарствени средства:
- хормонални препарати: естрогени, фитоестрогени, антиандрогени, анаболи, гонадотропини, андрогени
- сърдечно-съдови медикаменти: калциеви антагонисти, бета-блокери, резерпин, АСЕ инхибитори
- медикаменти, повлияващи ЦНС: невролептици, бензодиазепини, фенитоин, трициклични антидепресанти
- допаминови антагонисти: метоклопрамид, домперидон
- други: Спироналктон, Циметидин, Кетоконазол, Омепразол и др.
Налице са противоречиви резултати относно връзката между гинекомастията и затлъстяването. Въпреки, че връзка между двете състояния категорично не е потвърдена, е добре известно, че в мастната тъкан се осъществява превръщане на мъжките полови хормони в женски от ензима ароматаза. Това може теоретично да подкрепи факта, че младите мъже със затлъстяване по-често развиват гинекомастия.
5. Степени на гинекомастия
Kлaсификацияta на Simon и сътр. включва 4 степени на гинекомастия:
I степен: леко увеличена жлезиста тъкан без кожен излишък
II a степен: средно увеличена жлезиста тъкан без кожен излишък
II b степен: средно увеличена жлезиста тъкан с малък кожен излишък
III степен: изразено увеличаване на гърдите с изразен кожен излишък и птоза, наподобяваща женска гърда
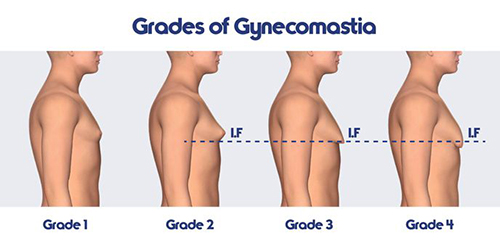
Kласификация на Rohrich и сътр:
I степен: Минимална хипертрофия на жлезистата тъкан (< 250 грама тъкан) без птоза.
II степен: Умерена хипертрофия на жлезистата тъкан (250 –500 грама) без птоза
III степен: Тежка хипертрофия ( > 500 грама) с птоза I степен.
IV степен: Тежка хипертрофия с II или III степен птоза на гръдната жлеза
6. Клинична оценка
Медицинската анамнеза и физикалният преглед са най-важните компоненти в оценката на пациентите с гинекомастия. Анамнезата трябва да се съсредоточи върху подробно събиране на данни за времето на появата и продължителността на гинекомастията, свързаните симптоми като локална болезненост, кървене или секреция от зърната, наличие на системно заболяване особено на черния дроб, бъбреците, надбъбречните жлези, щитовидната жлеза, тестисите и простатата, анамнеза за скорошна промяна на теглото, наличие на рискови фактори за рак на гърдата (напр. BRCA2 носители) и употреба на медикаменти – напр. анаболни стероиди, хранителни добавки, употреба на марихуана.
Физикалното изследване трябва да включва оценка на стадия на пубертетното развитие, включително оценка на промените в гласа, нарастването на височина, размера на тестисите, окосмяването по лицето и тялото, степента на развитие на мъжкия полов член, увеличаването на мускулната маса и преглед за оценка наличието на тестикуларна маса.
Гърдите трябва внимателно да бъдат огледани и опипани за наличието на необичайна твърдост, асиметрия, секреция от зърната, увеличени лимфни възли под мишниците /аксиларни лимфни възли/, а също така да се разграничи истинската гинекомастия от псевдогинекомастията.
Нормалната мъжка млечна жлеза е сравнително плоска, с определена степен на плътност около зърното /ареолата/. Това уплътнение може да варира в зависимост от степента на хипертрофия на гръдния мускул, която често се наблюдава при спортистите и културистите.
При юношите с гинекомастия, ако прегледа са налице признаци, предполагащи наличие на ендокринно разстройство, в съображение влизат диагностични кръвни тестове за определяне на серумните нива на лутеинизиращ хормон, фоликулостимулиращ хормон, тестостерон, естрадиол, пролактин, дехидроепиандростерон и човешки хорион гонадотропин.
Ако състоянието е оценено като физиологична пубертетна гинекомастия, в началото е необходимо проследяване на състоянието през 6 месеца, докато нарастването на гърдите не спре или не започне да претърпява обратно развитие. След това преглед можа да се прави веднъж годишно.
7. Лечение
Пубертетната гинекомастия е самоограничаващо се състояние при 75 до 90 % от случаите и търпи обратно развитие в рамките на 1 до 3 години.
В свое проучване Zosi и сътр. проследява деца и юноши с пубертетна гинекомастия за период от 5 години. Разделя ги в три групи: лека степен с диаметър на жлезата под 6 см, умерена степен от 6 до 11 степен и тежка степен > 11 см. Резултатите сочат регресия на всички случаи в групата с лека степен на гинекомастия, в 20 % от случаите с умерена степен, а в случаите на тежка степен отчита персистиране.
В едно друго проучване на De Sanctis V, е наблюдавана регресия на гинекомастията в 84 % от леките степени, 47 % при умерена степен и едва в 20 % при тежка степен.
Когато гинекомастията е следствие на друго заболяване, лечението е насочено към съответното заболяване. Ако е в резултат от прием на медикаменти, лекарството се спира или заменя с друго, ако състоянието позволява.
Лечението с медикаменти на гинекомастията сред подрастващите е все още обект на редица проучвания. До 2015 година няма лекарства, одобрени от Агенцията по храните и лекарствата (FDA) на САЩ за лечението на гинекомастия. Лекарствата обект на проучвания са:
- Тамоксифен, който блокира действието на естрогените
- Ралоксифен – второ поколение селективен естрогенен модулатор
Даназол, синтетична форма на тестостерон, с антигонадотропиново и антиестрогенно действие
- Тестолактон – неселективен стероиден ароматазен инхибитор
- Дихидротестостерон (DHT), андрогенен хормон, който е активната форма на тестостерон
Като най-добър начин за персистиращите случаи на гинекомастия се счита хирургичната корекция, след поне 1 - 2 годишен период на проследяване.
Тя включва изрязване на разрастналата жлезиста тъкан и липосукция с много добър резултат сред юношите, тъй като еластичната кожа бързо се свива и прибира към мускула след отстраняване на жлезата. Тази способност намалява с възрастта, което определя навременната корекция в по-млада възраст като важен компонент за постигането на добър козметичен резултат след операцията.
Целта на хирургичното лечение е да се отстрани разрастналата жлезиста и/или мастна тъкан, с възможно най-малък белег. Хирургичното лечение при гинекомастия изисква индивидуализиран подход.
Най-често използваният метод е субкутанната мастектомия, която включва резекция на жлезистата тъкан с чрез периареоларен или трансареоларен достъп с или без липосукция.
Най-честото ранно усложнение след оперативното лечение е хематом. Наблюдават се също сероми, неприятни белези и следоперативни инфекциозни усложнения.
